Eklampsie
23.07.20 - Magnesiumsulfat ersetzt Magnesiumaspartat (Magnesiocard)
05.05.20 - erneut Magnesiumaspartat, da Magnesiumsulfat als Dauerinfusion noch nicht erhältlich ist
01.05.20 - Magnesiumsulfat ersetzt Magnesiumaspartat
- Begriffe und Abkürzungen
- Kennzeichen eines eklamptischen Anfalles
- Prinzipien der Behandlung
- Entbindung bei Eklampsie
- Allgemeines
- Kontraindikationen für konservatives Vorgehen und Entbindungsindikation
- Management
- Flowchart Vorgehen im eklamptischen Anfall
- Eklamptischer Anfall
- Posteklamptisch
- Postpartal
- Eklamptischer Anfall postpartal auf Mutter-Kind Abteilung
- Medikamentöse Therapie
- Magnesium
- Calciumgluconat
- Erneuter Krampfanfall unter Magnesium i.v.
- Therapie der akuten Hypertension
- Empfehlungen für weitere Schwangerschaften
- Literatur
Begriffe und Abkürzungen
LRI = Lungenreifungsinduktion
Kennzeichen eines eklamptischen Anfalles
- tonisch-klonische Krämpfe
- meist selbstlimitierend (<= 90 sec)
- ggf. Zungenbiss oder Einnässen
- gefolgt von postiktaler Symptomatik (Somnolenz/Amnesie/Unorientiertheit/Agitiertheit)
Prinzipien der Behandlung
- Überwachung und Stabilisierung der maternalen Vitalfunktionen im Anfall und postiktal
- Magnesium i.v. als Rezidivprophyaxe
- Mutter stabilisieren und entbinden
- akute arterielle Hypertension kontrollieren
Entbindung bei Eklampsie
Allgemeines
- Kurative Therapie der Präklampsie ist die Entbindung
- Intubation / Vollnarkose / Sectio in instabiler Kreislaufsituation bergen jedoch die Gefahr einer hypertensiven Krise
=> maximales Risiko Hirnblutung = maximale maternale Morbidität/Mortalität
- Bei physiologischem CTG: rasche Stabilisierung des Blutdruckes, Magnesium i.v., dann Entbindung planen
- primärer Entbindungsmodus ist die Sectio mit Curettage des Plazentabettes, ein konservatives Vorgehen zur LRI oder der Versuch der vaginalen Entbindung ist Einzelfallentscheid unter optimalen Bedingungen und erfordert Rücksprache mit Hintergrund
Kontraindikationen für konservatives Vorgehen und Entbindungsindikation
- nicht medikamentös durchbrechbarer Anfall
- nicht medikamentös kontrollierbare arterielle Hypertension (> 170/110 mm Hg)
- (V.a.) Plazentalösung
- Niereninsuffizienz
- neurologische Symptomatik
- HELLP-Syndrom
- erreichte 32+0 SSW, abgeschlossene LRI oder akuter fetal distress mit lebensfähigem Kind
- IUFT
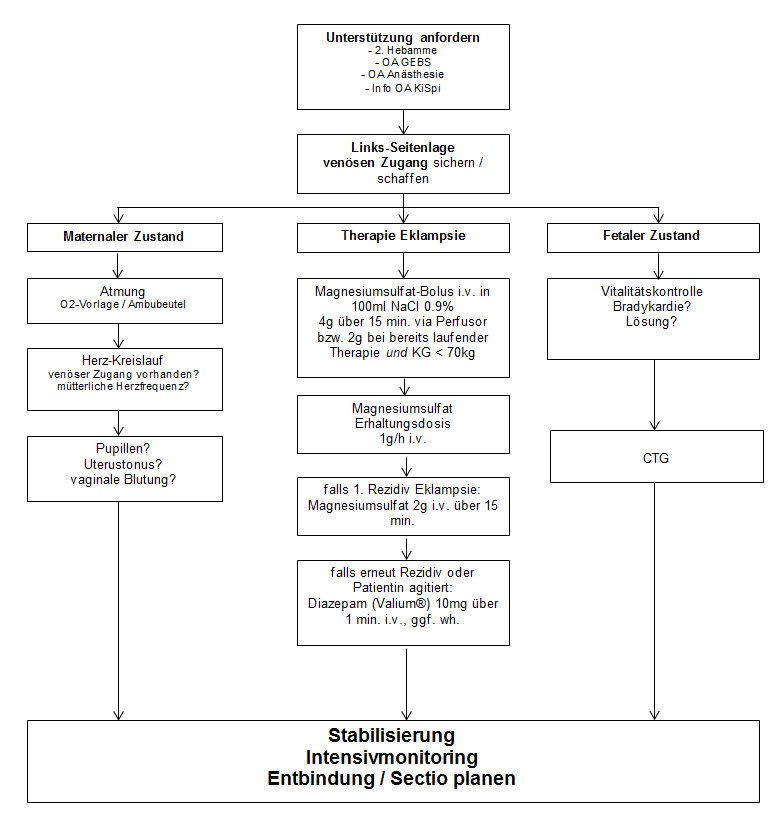
Eklamptischer Anfall
- Notfall auslösen
-
Links-Seitenlage
- Keine forcierte Fixation, kein „Beisskeil“, Gefahrenquellen entfernen
-
Hinzuziehen
- OA GEBS, Anästhesie, Info OA KiSpi, Info OPS-Team
- Atmung kontrollieren, O2 vorlegen
-
Maternale Herzfrequenz kontrollieren
- falls Herz-Kreislauf-Stillstand: Rea-Alarm auslösen Tel. 999333 und Reanimation beginnen
-
Venösen Zugang sichern / legen
- grüner oder weisser Venflon
-
Übernahme in GEBS
- für Sectio oder Überwachung
-
Magnesium-Bolus Bei erneutem Anfall unter i.v.-Magnesium-Therapie:
- 4g (16mmol) Magnesiumsulfat 50% in 100ml NaCl 0.9% über 15-20 Minuten i.v.
- bei KG > 70kg: 4g Magnesiumsulfat
- bei KG < 70kg: 2g Magnesiumsulfat
Es gibt keine Einschränkungen, welche Infusionen am selben Zugang mit Magnesium laufen
- Fetale Vitalitätskontrolle per CTG oder Ultraschall
- Im Moment des eklamptischen Anfalles ist fast immer von einer bradykarden fetalen Herzaktion auszugehen => keine Panik aber Blick auf die Uhr! Zeitspanne der Bradykardie überblicken! therapierefraktär >5min. => Entbindung
- Dokumentation: Zeiten und Massnahmen
Posteklamptisch
-
Intensivmonitoring
- GEBS-Überwachung und Sectiovorbereitung
- Dauer-CTG
- Pupillencheck/Lichtreflex
- transurethraler DK und Bilanzierung alle 6h
- 2. Zugang legen obligat (erhöhtes Risiko der Dislokation des Venflons, erhöhtes Risiko einer Blutungskomplikation / Plazentalösung)
- Kontinuierliche Überwachung von peripherer SpO2, Puls und RR via Monitor
- Reflexstatus als klinischer Hinweis auf Krampfschwelle
- Uterustonus palpieren
- Magnesiumsulfat-Erhaltungsdosis i.v. 1 g/h
Herstellung der Infusionslösung für Erhaltungsdosis
Einer 500 ml NaCl 0.9% Infusion werden 50 ml Magnesiumsulfat 50% Infusionszusatz (5 Ampullen à 20 mmol / 10 ml) zugespritzt. Das ergibt 550 ml Infusionslösung total
1 ml Infusionslösung entspricht 45,45 mg MgSO4 oder 0,18 mmol Mg. Die Infusionslösung wird intravenös verabreicht über:
|
|
11 ml/h |
21 ml/h |
33 ml/h |
45 ml/h |
|
Magnesiumsulfat gerundet / h (exakt) |
0.5 g (500 mg) |
1 g (955 mg) |
1,5 g (1500 mg) |
2 g (2046mg) |
|
mmol Magnesium / h |
2 |
3.9 |
6.0 |
8.3 |
-
Blutentnahme
- Grosses Gestoselabor, HbF, Antikörpersuchtest, 4 ECs bestellen
-
Sono
- Plazenta, Kindslage, Vitalität
-
LRI
- vor 34+0 SSW und noch nicht erfolgter LRI: Beginn mit 12mg Betamethason i.v. als Kurzinfusion
-
Antihypertensive Therapie
- Ziel-Blutdruck 140-160/80-90 mm Hg
- Protein-Creatinin-Quotient zur Proteinuriebestimmung
Postpartal
-
Magnesiumsulfat i.v.
- Klinische Überwachung mit Dokumentation alle 8 Std.: Atemfrequenz, Reflexstatus, Diurese
- immer Bilanzierung: 6-12 stündlich oder stündlich über DK bei schwerer PE
- Atemfrequenz 3 x / 24h. Sollte 12 / Minute nicht unterschreiten
- Muskeleigenreflexe alle 8 Std.
- CAVE: Akkumulation bei Niereninsuffizienz
-
tgl. kleines Gestoselabor mit Magnesiumspiegel
- bis 48-72h nach Entbindung
-
Flüssigkeitsrestriktion
- Einfuhr max. 2,5l/d
-
Ausscheidungskontrolle und Atemfrequnezkontrolle
- immer unter Mg i.v.
-
Abschirmung
- Reduktion der Besucherzahl
- Zimmer abdunkeln, keine direkte Sonneneinstrahlung (auch nicht auf Transport, im KiSpi etc.)
-
Heparinisierung
- mit Fragmin 1x/d s.c.
- Dosierungsrichtlinie in Abwesenheit Thrombophilie / Risikofaktoren für Thrombose:
KG = 70 kg 1x 5000 IE/d, wenn Thrombozyten > 50 G/l
CAVE: Akkumulation bei Niereninsuffizienz
-
Überwachung
- postpartal initial immer auf Intensivstation oder im GEBS, Verlegung auf Abteilung OA-Ind.
-
Bilanzierung für 48 h
- tgl. 1x Gewicht nach Stopp Bilanzierung
- initial mind. RR 6x/d, auf Abteilung RR 3x/d
-
Zielblutdruck < 140-150/80-100 mmHg
-
Bildgebung
- ZNS postiktal nach Stabilisierung obligat (cCT) zum Ausschluss Hirnblutung / anderer Genese Krampfanfall
-
neurologisches Konsil
- bei Symptomatik / motorischen oder sensorischen Ausfällen
-
ophthalmologisches Konsil
- bei Visusminderung
Eklamptischer Anfall postpartal auf Mutter-Kind Abteilung
- Der OA entscheidet, ob Weiterbetreuung auf Abteilung, Gebärsaal oder Intensivmedizin nötig
Medikamentöse Therapie
Magnesium
Bolus über 15-20 min. in 100ml NaCl 0.9%
- keine vorherige i.v. Mg-Therapie: 4g Magnesiumsulfat
- vorherige i.v.-Mg-Therapie:
- bei KG < 70kg 2g Magnesiumsulfat
- bei KG > 70kg 4g Magnesiumsulfat
Erhaltungsdosis :
Start mit Magnesiumsulfat (MgSO4) 1 g/h intravenös
Überwachung unter Magnesium i.v.
- Klinische Überwachung mit Dokumentation alle 8 Std.: Atemfrequenz, Reflexstatus, Diurese
- immer Bilanzierung: 6-12 stündlich oder stündlich über DK bei schwerer PE
- Atemfrequenz 3 x / 24h. Sollte 12 / Minute nicht unterschreiten
- Muskeleigenreflexe alle 8 Std.
- 10 ml Calciumgluconat 10% (Calcium-Sandoz®) als Antidot bereithalten
- Zielbereich Magnesiumspiegel 2 bis 3,3 mmol/L, Spiegelkontrollen nicht mehr routinemässig, nur noch bei klinischer Auffälligkeit
- Dosisreduktion bei Atemfrequenz < 12/min, Diurese < 0.5ml / kg KG/ h oder nicht mehr auslösbaren Reflexen
Calciumgluconat
- Antidot bei Überdosierung von Magnesium (Symptome: Adynamie/Atemstillstand)
- 1g Calciumgluconat (Calcium-Sandoz®) (1 Amp à 10 ml 10%ige Lösung) langsam unverdünnt i.v.
Erneuter Krampfanfall unter Magnesium i.v.
Erneuter Bolus von 2-4g MgSO4 i.v. je nach Gewicht der Patientin (2g falls < 70kg KG, 4g falls > 70kg KG) über 15 Minuten
Bei wiederholten Anfällen nach frustraner Magnesium-Gabe kann die einmalige Gabe von Diazepam (Valium®) 10mg i.v. gegeben werden. Diese Medikamente immer mit Absprache und ggf. in Präsenz mit der Anästhesie.
Midazolam kann auch zur Sedierung bei unruhiger Patientin eingesetzt werden.
Therapie der akuten Hypertension
(systol. ≥160 mmHg und/oder diastol ≥ 110 mmHg)
wenn systolisch ≤ 180 mm Hg und leichte Kopfschmerzen
Nifedipin-Tropfen (Nifedipin-ratiopharm Tropfen 20 mg/ml ®) Nifedipin ist bei Asthma gegenüber Labetalol (Trandate®) zu bevorzugen. Maximale Plasma- bzw. Serumkonzentrationen nach ca. 15 min erreicht. 1 ml entspricht 20 Tropfen.1 Tropfen enthält 1 mg Nifedipin. Für eine Dosis von 10 mg werden 10 Tropfen verabreicht.
Labetalol (Trandate®) oral, 200mg, nicht bei Asthma, Wiederholung nach 30 Minuten
wenn systolisch > 180 mm Hg oder wenn systolisch ≥ 160 mm Hg mit starken Kopfschmerzen
Labetalol (Trandate®) intravenös und Info Anästhesie
Ladedosis
1 Ampulle enthalt 100 mg / 20 ml. 1 ml enthält 5 mg Trandate®.
Ladedosis mit Boli à 1-4 ml (=5-20 mg) i.v. über 2 Minuten
Wiederholung alle 5 Minuten bis Zielblutdruck erreicht ist
Erhaltungsdosis
Beginn Erhaltung Erhaltungsdosis erst wenn Zieldruck erreicht
Wenn Zieldruck nicht erreichbar oder refraktäre schwere Hypertonie => Sectio aus maternaler Indikation, auch wenn LRI nicht abgeschlossen
2 Amp. Labetalol (Trandate®) (=200mg) in 160 ml in NaCl 0.9%
Ergibt 200 ml Flüssigkeit mit 200 mg Trandate®, Endkonzentration 1 mg/ml
Dosis initial 10 mg = 10 ml/h, alle 15 Min verdoppeln bis maximal 160 mg/h = 160 ml/h
- Die antihypertensive Therapie muss während der Geburt oder Sektio fortgeführt werden
- CAVE zu rasche Absenkung => uterine Minderperfusion => pathologisches CTG
- bei i.v.-Gabe kontinuierliches Kreislaufmonitoring und CTG-Überwachung
Empfehlungen für weitere Schwangerschaften
siehe Präeklampsie => Postpartale Beratung
Literatur
Which anticonvulsant for women with eclampsia? Evidence from the Collaborative Eclampsia Trial; Lancet. 1995;345(8963):1455
Duley L, Henderson-Smart DJ, Walker GJ, Chou D.Magnesium sulphate versus diazepam for eclampsia. Cochrane Database Syst Rev. 2010 Dec 8;(12
Sibai BM, Magnesium sulfate prophylaxis in preeclampsia: Lessons learned from recent trials; Am J Obstet Gynecol. 2004;190(6):1520
Altman D, Carroli G, Duley L, Farrell B, Moodley J, Neilson J, Smith D; Magpie Trial Collaboration Group.Do women with pre-eclampsia and their babies benefit from magnesium sulphate? The Magpie Trial: a randomised placebo-controlled trial. Lancet. 2002 Jun 1;359(9321):1877-90.
NICE clinical guideline 107 unter http://www.nice.org.uk/nicemedia/live/13098/50418/50418.pdf
AWMF-Leitlinie 015/018 – S1-Leitlinie: Diagnostik und Therapie hypertensiver Schwangerschaftserkrankungen
aktueller Stand: 12/2013 unter http://www.awmf.org/uploads/tx_szleitlinien/015-018l_S1_Diagnostik_Therapie_hypertensiver_Schwangerschaftserkrankungen_2014-01.pdf
